
STAW BIODROWY ZABIEGI W ŁODZI
Staw biodrowy jest jednym z największych stawów w organizmie człowieka. Tworzy się około 8 tygodnia życia płodowego. Po porodzie zbudowany jest głównie z elementów chrzestnych, które z wraz z wiekiem ulegają kostnieniu. Staw biodrowy składa się z panewki i głowy kości udowej i należy do stawów kulistych, wieloosiowych. Posiada bardzo duży zakres ruchów. Ruch w stawie biodrowym zachodzi pomiędzy panewką, a głową kości udowej. Za ruchy w stawie biodrowym odpowiadają silne mięśnie, odgrywające istotną rolę w biomechanice stawu biodrowego.
Ze względu na rozmiary stawu biodrowego i przenoszenie przez niego znacznej części obciążeń podczas ruchów, ulega on często przeciążeniom oraz urazom, które mogą doprowadzić do zmian zwyrodnieniowych w tym stawie.
ANATOMIA STAWU BIODROWEGO

Choroba zwyrodnieniowa stawów biodrowych jest poważnym problemem społecznym. Ponieważ jest to schorzenie o niejednolitej etiologii, dotyczy ludzi w różnym wieku. Jest dodatkowo procesem przewlekłym, którego utajony okres jest stosunkowo długi.
Częstość występowania choroby zwyrodnieniowej uzależniona jest od wielu czynników ryzyka, takich jak wiek, płeć, rasa oraz czynniki genetyczne i środowiskowe, rozwija się w wyniku czynników pierwotnych takich jak starzenie się organizmu, czynniki genetyczne lub sposób życia lub wtórnych (urazy stawu, zapalenia, choroby wieku dziecięcego, choroby reumatoidalne i inne). Choroba ta częściej dotyczy kobiet (63%).
Wobec stale rosnącej średniej długości życia ludzi na świecie rośnie także ryzyko wystąpienia choroby zwyrodnieniowej. W oparciu o dane z piśmiennictwa ryzyko wystąpienia choroby zwyrodnieniowej stawu biodrowego występują w 25% populacji. Dane te dotyczą społeczeństwa, którego średnia oczekiwana długość życia plasuje się na poziomie 75 lat.
Ocenia się, że 2-3% populacji Ziemi ma objawową chorobę zwyrodnieniową. W USA 1/3 mieszkańców między 25 a 74 rokiem życia ma cechy zmian zwyrodnieniowych w badaniach obrazowych, w Wielkiej Brytanii ponad 50% ludzi powyżej 60 roku życia ma cechy radiologiczne tej choroby. W Polsce szacuje się, że około 8 milionów ludzi cierpi z powodu zmian zwyrodnieniowych stawów, w tym około 2 milionów stawu biodrowego.
Podstawowym problemem z jakim zgłasza się pacjent jest ból i ograniczenie ruchomości w stawie biodrowym. Skargi pacjenta mającego problem ze stawem biodrowym mogą być maskowane przez bóle kręgosłupa, miednicy, stawów kolanowych lub całej kończyny dolnej. Nierzadko nabierają charakteru rwy kulszowej lub słabo objawowej kolki nerkowej, co opóźnia postawienie prawidłowego rozpoznania i leczenia.
Bóle ustępują po odpoczynku. Początkowo brak jest jakiegokolwiek ograniczenia ruchomości w stawach, a niepełna rotacja wewnętrzna, będąca jednym z pierwszych objawów zmian zwyrodnieniowych jest słabo zauważalna przez pacjenta. Z czasem ograniczenie zakresu ruchomości postępuje, a charakter bólu zmienia się, jego intensywność i częstotliwość stopniowo zwiększa się, Początkowy ból wysiłkowy staje się ciągły, nieustępujący po odpoczynku i słabo reagujący na leki przeciwbólowe. Przyczynami bólu są: zanik chrząstki stawowej okrywającej m.in. zakończenia nerwowe oraz pochodzenia mięśniowego.
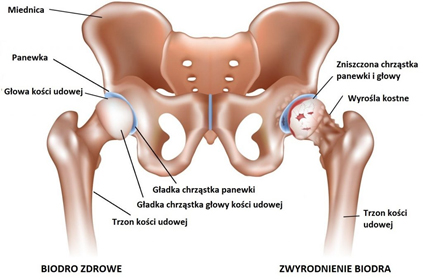
Rysunek przedstawiający zdrowy (prawy) i zwyrodniały (lewy) staw biodrowy.

Pacjent, aby uniknąć dolegliwości układa kończynę w pozycji, która jest najmniej bolesna, chodzi utykając, ogranicza dystans chodu, wspomaga się kulami lub laską. Długotrwałe takie postępowanie sprzyja wytworzeniu się przykurczów, najczęściej w zgięciu, rotacji zewnętrznej i przywiedzeniu co doprowadza do zaniku mięśni, w tym pośladkowych, ważnych stabilizatorów miednicy oraz mięśni uda. Chód staje się utrudniony.
Diagnostyka obecnie opiera się na obserwacji objawów klinicznych oraz diagnostyce radiologicznej. Standardowe zdjęcia radiologiczne posiadają dużą wartość diagnostyczną i na ogół wystarczają do postawienia prawidłowej diagnozy. Badanie rezonansu magnetycznego, gdzie uwidaczniamy dodatkowo obraz części chrzęstnych, ewentualnych zmian błony maziowej, aparatu więzadłowego jest bardziej czułe jednakże jest wskazane w wybranych przypadkach. Badania laboratoryjne w rzeczywistości nie wnoszą istotnych informacji diagnostycznych w chorobie zwyrodnieniowej gdyż brak jest czułych i specyficznych badań laboratoryjnych, które mogłyby odegrać rolę w monitorowaniu przebiegu leczenia i postępu choroby zwyrodnieniowej.
Choroba zwyrodnieniowa stawów jest nieuleczalną chorobą degeneracyjną o podłożu wieloczynnikowym. Charakteryzuje się ona słabą odpowiedzią na leczenie farmakologiczne. Najczęściej stosowane są w terapii niesterydowe leki przeciwzapalne (NLPZ), inhibitory cyklooxygenazy 2 oraz leki sterydowe. Ich podstawowym zadaniem jest spowolnienie procesów degeneracyjnych jednak ich kliniczna skuteczność jest wysoce ograniczona. Podejmowane są próby wprowadzenia do terapii bardziej celowanych środków uzupełniających niedobory glikoprotein biorących udział w fizjologicznej ochronie powierzchni chrzęstnych.
Leczenie chirurgiczne jest wprowadzane w rożnych stadiach rozwoju choroby i jest standardem w zawansowanych postaciach tej choroby. W bardzo zaawansowanych fazach choroby jedynym rozwiązaniem jest aloplastyka stawu biodrowego, czyli zastąpienie chorego stawu sztucznym.
Podczas operacji usuwa się uszkodzoną głowę kości udowej i wnętrze panewki oraz zastępuje się je sztucznymi elementami. Każda endoproteza składa się z panewki, wkładu panewkowego, trzpienia i metalowej głowy. Sztuczna panewka mocowana jest w miejscu naturalnej panewki stawu biodrowego. Najczęściej jest ona wykonana z tytanu, a w jej wnętrzu mocuje się wkład zrobiony z polietylenu lub ceramiki. Trzpień endoprotezy umocowuje się w kości udowej. Wykonany jest on również z tytanu i zakłada się na niego metalową lub ceramiczną głowę. W ten sposób metalowa głowa i wkład panewkowy tworzą nowy staw, zdolny do wykonywania ruchów. Zabieg przeprowadza się w znieczuleniu ogólnym lub częściej zewnątrzoponowym.
Rodzaje endoprotez stawu biodrowego
Klasyfikację endoprotez stawu biodrowego można oprzeć na sposobie mocowania implantu, czyli cementowane i bezcementowe. Endoprotezoplastyka cementowa jest często stosowana u osób z osteoporozą oraz w podeszłym wieku, dlatego też jest nadal wykonywana. Zaletą polietylenu stosowanego w sztucznej panewce jest duża bioneutralność, odporność na ścieranie i niski współczynnik tarcia. Jego wadą – zniekształcenia wynikające z tak zwanego zimnego płynięcia.
Odrębnymi drogami rozwijał się postęp w konstrukcji implantów panewkowych i trzpieni. Panewki cementowane uległy niewielkim zmianom. Główne różnice polegają na zastosowaniu coraz lepszych rodzajów polietylenu – w mniejszym stopniu ulegającego ścieraniu oraz głów metalowych lub ceramicznych o coraz większych średnicach. Stosowanie głów o coraz większych średnicach powoduje wzrost stabilności i zmniejsza ryzyko zwichnięcia implantu.
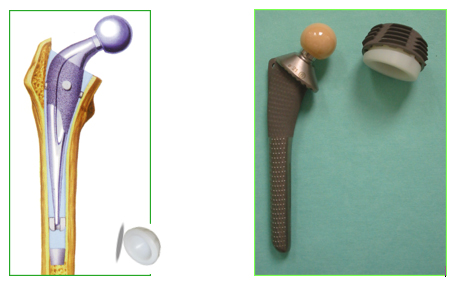
Rysunek przedstawiający cementowaną i bezcementową endoprotezę stawu biodrowego.
Rodzaje endoprotez stawu biodrowego
Klasyfikację endoprotez stawu biodrowego można oprzeć na sposobie mocowania implantu, czyli cementowane i bezcementowe. Endoprotezoplastyka cementowa jest często stosowana u osób z osteoporozą oraz w podeszłym wieku, dlatego też jest nadal wykonywana. Zaletą polietylenu stosowanego w sztucznej panewce jest duża bioneutralność, odporność na ścieranie i niski współczynnik tarcia. Jego wadą – zniekształcenia wynikające z tak zwanego zimnego płynięcia.
Odrębnymi drogami rozwijał się postęp w konstrukcji implantów panewkowych i trzpieni. Panewki cementowane uległy niewielkim zmianom. Główne różnice polegają na zastosowaniu coraz lepszych rodzajów polietylenu – w mniejszym stopniu ulegającego ścieraniu oraz głów metalowych lub ceramicznych o coraz większych średnicach. Stosowanie głów o coraz większych średnicach powoduje wzrost stabilności i zmniejsza ryzyko zwichnięcia implantu.

Rysunek przedstawiający cementowaną i bezcementową endoprotezę stawu biodrowego.

Rysunek przedstawiający aloplastykę stawu biodrowego
Aluplastyka stawu biodrowego
Dzięki rozwojowi technologicznemu uzyskano wieloletnie okresy przeżywalności endoprotez, endoprotezoplastyka stawów biodrowych stała się złotym standardem w leczeniu choroby zwyrodnieniowej. Zabieg ten zapewnia chorym zniesienie dolegliwości bólowych i możliwość powrotu do niemal normalnej aktywności.
W 2020 roku w Polsce przeprowadzono blisko 80 000 zabiegów wszczepienia endoprotezy stawu biodrowego. Pomimo dużej popularności tej metody leczenia zabieg ten niesie ze sobą ryzyko licznych powikłań, a funkcjonowanie każdego implantu jest ograniczone w czasie. Uwzględniając fakt, iż procedury te wykonuje się u pacjentów coraz młodszych, wzrasta prawdopodobieństwo konieczności wykonania zabiegu rewizyjnego w przyszłości. Tendencje te są już zauważalne i zabiegi rewizyjne wykonywane są coraz częściej. Istnieją prognozy mówiące, iż w 2030 roku w samych Stanach Zjednoczonych zostanie wykonanych 97 000 zabiegów rewizyjnych stawu biodrowego.
Aluplastyka stawu biodrowego
Dzięki rozwojowi technologicznemu uzyskano wieloletnie okresy przeżywalności endoprotez, endoprotezoplastyka stawów biodrowych stała się złotym standardem w leczeniu choroby zwyrodnieniowej. Zabieg ten zapewnia chorym zniesienie dolegliwości bólowych i możliwość powrotu do niemal normalnej aktywności.
W 2020 roku w Polsce przeprowadzono blisko 80 000 zabiegów wszczepienia endoprotezy stawu biodrowego. Pomimo dużej popularności tej metody leczenia zabieg ten niesie ze sobą ryzyko licznych powikłań, a funkcjonowanie każdego implantu jest ograniczone w czasie. Uwzględniając fakt, iż procedury te wykonuje się u pacjentów coraz młodszych, wzrasta prawdopodobieństwo konieczności wykonania zabiegu rewizyjnego w przyszłości. Tendencje te są już zauważalne i zabiegi rewizyjne wykonywane są coraz częściej. Istnieją prognozy mówiące, iż w 2030 roku w samych Stanach Zjednoczonych zostanie wykonanych 97 000 zabiegów rewizyjnych stawu biodrowego.

Rysunek przedstawiający aloplastykę stawu biodrowego

